Nach Angaben der Weltgesundheitsorganisation (WHO) wird Adipositas
definiert als „abnorme oder übermäßige Fettansammlung, die ein Risiko
für die Gesundheit darstellt“.1 Im Gegensatz zu der
Ansicht, dass Adipositas nur ein Risikofaktor für Krankheiten
darstellt, haben die World Obesity Federation und mehrere andere
Organisationen Adipositas selbst zu einer chronisch-rezidivierenden,
progressiven Krankheit erklärt.2
In den aktuellen Leitlinien basiert die Diagnose von Adipositas und
Behandlungsentscheidungen auf einem Body-Mass-Index (BMI) ≥ 30 kg/m2,
obwohl es nicht möglich ist, mit dem BMI das kardiometabolische Risiko
genau vorherzusagen oder die gesamte und zentrale Bauchfettmasse zu
definieren.3 Bei jedem beliebigen BMI ist die Variation bei
den Komorbiditäten und gesundheitlichen Risikofaktoren bemerkenswert hoch.3
Adipositas kann als Folge der Wechselwirkung verschiedener
krankheitserregender Faktoren betrachtet werden. Zu diesen
adiposogenen Faktoren gehören biologische (z.B. Alter, Geschlecht,
Genetik), gesellschaftliche (z. B. Arbeitsplatz, Verkehrsmittel),
verhaltensmodifizierende (z. B. Familie, Esskultur, Freunde) und
umweltbedingte Faktoren (z. B. Verfügbarkeit und Zugänglichkeit von
energiereichen Nahrungsmitteln, geringe Anforderungen an körperliche
Aktivität).4 Viele dieser adiposogenen Faktoren können
nicht aktiv verändert werden, was die Tatsache unterstützt, dass
Adipositas eine Krankheit und keine Entscheidung ist. Zusammen können
sie eine Gewichtszunahme fördern und einen höheren BMI auch bei
gezielten Gewichtsreduktionsversuchen aufrechterhalten. Adipositas als
Krankheit zu definieren, hat einen starken Einfluss sowohl auf den
Einzelnen in Bezug auf die Verbesserung des Selbstwertgefühls und den
Abbau von Stigmatisierungen als auch auf die breitere Gesellschaft in
Bezug auf die Sensibilisierung sowohl von medizinischen Fachkräften
als auch von Politikern.
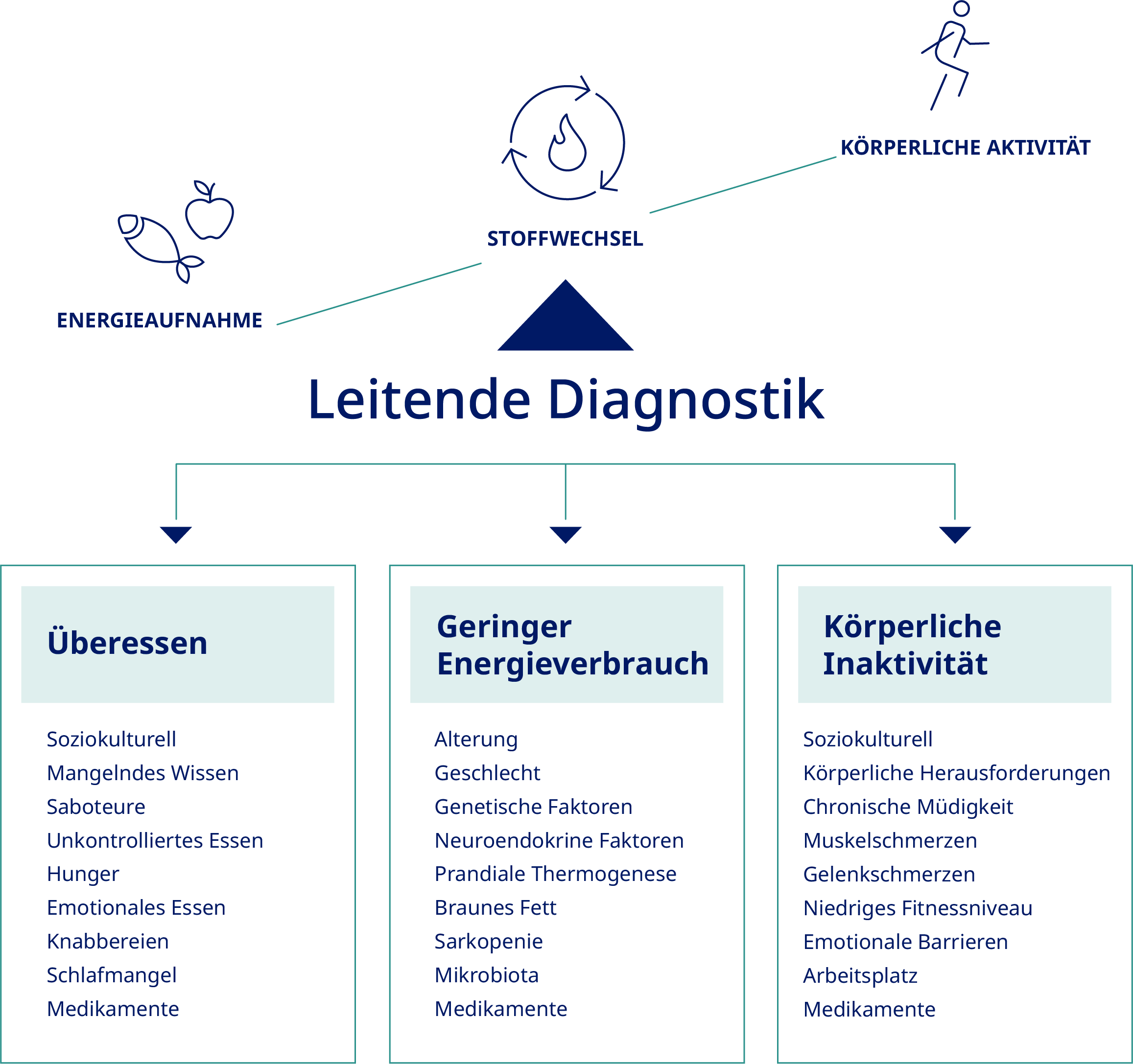
Das medizinische Fachpersonal befragt Menschen mit Adipositas
zunächst nach den Ursachen und Lebensstilfaktoren
(Abbildung 1), die zur Entwicklung eines ungesunden
Körpergewichts geführt haben könnten, und es wird dann eine
körperliche Untersuchung durchgeführt, einschließlich Messungen und Bluttests.
Beurteilung der Familien- und Patientenanamnese. Da das Risiko
für Adipositas erblich bedingt ist, werden Menschen mit Adipositas
nach dem Körpergewicht von Eltern, Geschwistern und anderen
Angehörigen befragt. Darüber hinaus werden der Verlauf des
Körpergewichts, Versuche und Erfolge bei der Gewichtsreduktion,
körperliche Aktivität und Bewegungsgewohnheiten, Essgewohnheiten,
Sättigungsgefühl und Appetitkontrolle, Medikamente, Stresslevel,
Schlaf- und Arbeitsverhalten erfragt.
Körperliche Untersuchung. Zusätzlich zu den Messungen des
Körpergewichts werden Körpergröße, Taillen- und Hüftumfang,
Herzfrequenz, Blutdruck und Körpertemperatur kontrolliert sowie Herz,
Lunge, Bauch und Gelenke untersucht. Mit den Daten zu Gewicht und
Körpergröße kann der BMI berechnet werden, um die Adipositas-Diagnose
formell zu stellen und die Behandlung zu stratifizieren.
Der BMI sollte mindestens einmal pro Jahr überprüft werden, um die
allgemeinen Gesundheitsrisiken zu bestimmen, Behandlungsziele
festzulegen und Strategien zur Gewichtsreduktion zu ermitteln.
Die zentrale Fettverteilung, die mit einem erhöhten Risiko für
kardiometabolische Erkrankungen einhergeht, kann anhand des
Taillenumfangs abgeschätzt werden. Bei Frauen erhöht ein Taillenumfang
von mehr als 88 cm und bei Männern von mehr als 102 cm dieses Risiko.
Basierend auf dieser körperlichen Untersuchung können weitere Tests,
wie Ultraschall oder ein Elektrokardiogramm, empfohlen werden.
Körperzusammensetzung. Ein hoher BMI kann irreführend sein,
wenn Menschen eine große Muskelmasse haben. Daher wird die
Körperzusammensetzung – Fett-, Muskel- und Wasserkomponenten – durch
Bioimpedanzanalysen oder DXA-Messungen (Dual-Röntgen-Absorptiometrie)
ermittelt. Diese Analysen können wertvolle Anhaltspunkte für die Art
der Gewichtsabnahme liefern, da es ein wichtigeres Behandlungsziel
ist, die Fettmasse als die Gesamtkörpermasse zu reduzieren.
Bluttests. Blutuntersuchungen sollten beim ersten Besuchstermin
durchgeführt werden, um auf endokrine Störungen zu prüfen, die
Adipositas verursachen können, einschließlich Hypothyreose und
Hyperkortisolismus. Darüber hinaus sind Bluttests erforderlich, um
andere adipositasbedingte Erkrankungen oder Risikofaktoren zu
diagnostizieren. Daher sollten Parameter des Lipid- und
Glukosestoffwechsels, chronische Entzündungszustände sowie Nieren- und
Leberfunktionstests durchgeführt werden.
Bei manchen Menschen verursacht Adipositas keine gesundheitlichen
Beeinträchtigungen, während sie bei anderen metabolische Probleme
(z. B. Typ 2 Diabetes, Dyslipidämie, Fettlebererkrankung),
kardiovaskuläre Erkrankungen (z. B. Hypertonie, Myokardinfarkt,
Schlaganfall), Arthrose, Rückenschmerzen, Asthma, Depression,
kognitive Beeinträchtigung und sogar einige Krebserkrankungen (z. B.
Brust-, Eierstock-, Prostata-, Leber-, Nieren- und Darmkrebs)
verursachen kann.4
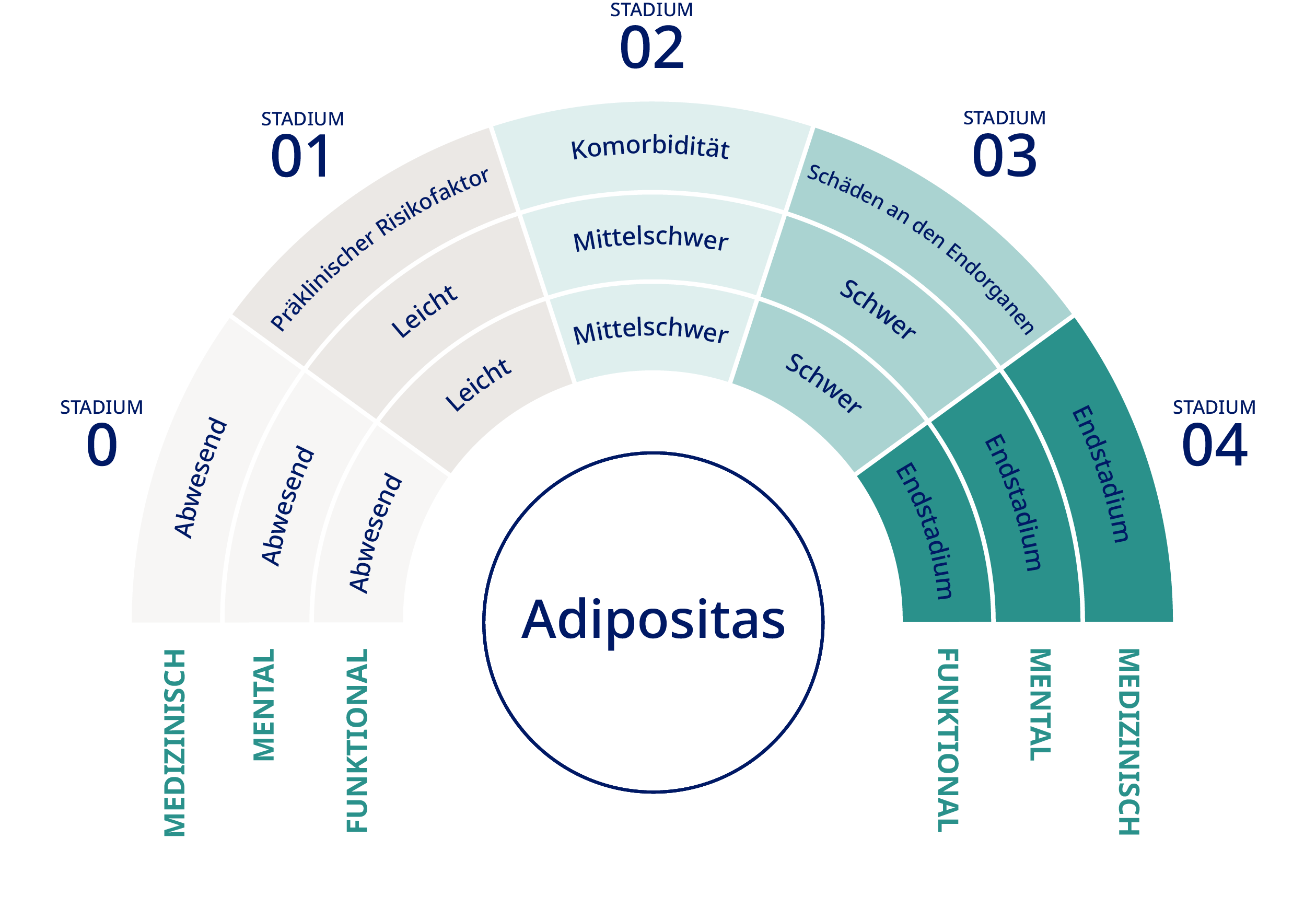
Der BMI und der Taillenumfang spiegeln nicht immer die mit
Adipositas einhergehenden negativen Gesundheitsergebnisse wider. Das
Edmonton Adipositas-Staging-System (EOSS) wurde als fünfstufiges
System zur Adipositas-Klassifikation entwickelt, das metabolische,
körperliche und psychische Beeinträchtigungen berücksichtigt
(Abbildung 2). Dieses System soll die Notwendigkeit einer
individuelleren Definition von Adipositas gerecht werden und
Behandlungsentscheidungen verbessern.5
Eine sorgfältige Adipositas-Diagnostik ist die wichtigste
Voraussetzung, um festzustellen, ob und wie viel Gewicht eine Person
mit Adipositas abnehmen sollte und welche gesundheitlichen Bedingungen
oder Risiken bereits vorhanden sind. Die Adipositas-Diagnostik sollte
die individuell vorherrschenden Ursachen der Adipositas identifizieren
und die Behandlungsentscheidungen leiten.